今回はいつもの投稿とは少し角度を変えて、私と同じように調剤薬局業界で働く薬剤師に向けて
情報発信したいと思います❗️今回のテーマは、近年特に注目されている地域支援体制加算について
解説していきたいと思います🙇♂️
地域支援体制加算とは❓

おさらいという形で、改めてご説明させていただきます。
地域支援体制加算とは、地域医療に貢献する薬局を評価するために設けられた加算です。
2018年度までは基準調剤加算という名目で算定されてましたが、廃止され代わりに
新設された加算になります。
算定点数は❓
では具体的に、いくら加算されるんでしょうか❓
その前に、地域支援体制加算には加算①〜④までございます。
簡単に分けると以下の様に大別されます。
地域支援体制加算1及び2:調剤基本料1を算定している薬局が算定可能
地域支援体制加算3及び4:調剤基本料1以外を算定している薬局が算定可能

それぞれの点数は以下の通りです。
加算1:32点 加算2:40点 加算3:10点 加算4:32点
※2024年12月現在の数値です。
算定要件は❓
具体的な算定要件として、以下の表を用いて説明いたします。
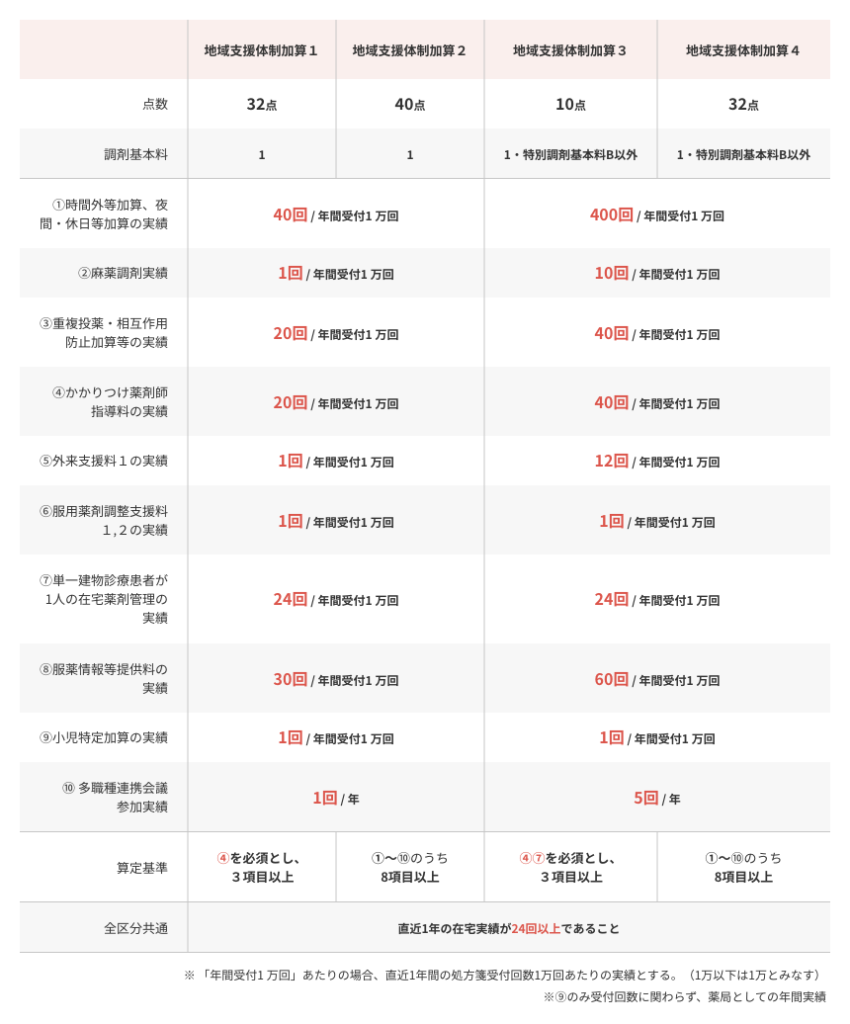
kakari調剤報酬辞典 地域支援体制加算
加算1〜4に共通している項目が、かかりつけ薬剤師指導料の実績が必須という点です。
加算3及び4については、在宅件数も必須となっています。
また、それぞれに算定回数の基準も設けられており処方箋受付1万回あたりでカウントされます。
仮に直近1年間の処方箋受付枚数が1万回未満の場合は1万回とみなして計算します。

直近1年間の受付枚数が1万回以上の場合は、各基準数値に受付枚数をかけて1万で割り計算します。
(直近1年間で3万回受け付けた場合の表①:時間外加算、夜間・休日等加算の実績は
加算1もしくは2の場合、40回✖️3万/1万=120回となります。)
例外として、表⑨:小児特定加算については1年間に1回算定していればOKです🙇♂️
表から分かる通り、加算3、4の算定条件の方が実績の回数が多く必要になってきます。
それぞれの加算の算定条件は❓

「加算の実績が必要なのはわかった、回数も。では、その加算は何をすれば取れるの❓」
ここからは、各加算について1つずつ解説していきます。
薬剤師の先生の皆様は、既にご存知だと思いますが復習の意味も込めて改めて説明致します。
①時間外等加算、夜間・休日等加算
この加算についてはまず、時間外と夜間・休日等加算に分けて考える必要があります。
・時間外等加算:概ね6時から8時、18時から22時の間で開局時間外で受付
休日加算の対象となる休日以外(木曜日休み等)に受付のいずれかで算定
基礎額(調剤基本料・薬剤調整料・調剤管理料)を100%上乗せできる
※24時間営業の場合は算定できない。
・深夜加算:22〜翌6時までの開局時間以外で受付
基礎額+200%
・休日加算:日・祝・12/29・12/30・12/31・1/2・1/3の開局時間以外に受付
基礎額+140%

例えば、平日9時〜20時までの開局の薬局で臨時で21時に受付た場合は時間外加算
深夜2時に受付けた場合は深夜加算を算定
木曜日が休日の場合に、出勤し受付けた場合は時間外加算を算定となります。
仮に日曜・祝日・年末年始の休みなら休日加算となります
②麻薬調剤実績

例としてはがん患者様の疼痛緩和のために、麻薬(オキシコドン、ナルラピドetc)を調剤した場合に
算定可能。
③重複投薬・相互作用防止加算
薬剤服用歴・患者様及びご家族様からの情報提供に基づき疑義照会し処方変更した場合に算定
残薬調整でも算定可能で、残薬調整以外(防A 40点)と残薬調整(防B 20点)に分かれる。
要件の見直しにより、同一医療機関の同一診療科であっても算定可能となった
さらに、薬剤の投与期間の延長や追加についても算定可能となった。

④かかりつけ薬剤師指導料
患者様に、毎回同じ薬剤師が投薬し他院・他薬局の薬を含めた一元的管理を行い
患者様によりメリットになる情報提供を行うう事で算定可能。

算定要件として、以下の通り5つの項目をクリアする必要があります。
・調剤薬局での勤務経験が3年以上
(病院で保険薬剤師として勤務経験があるなら1年を上限にカウントできる)
・1つの薬局に32時間/週で勤務
・1年以上勤務する
・認定薬剤師を取得している
・医療に関わる地域活動を行っている
上記全てを満たすとかかりつけ薬剤師として、点数の算定を行えます。

⑤外来支援料1
患者様にお持ちいただいた、持参薬に関して一包化を行った場合や服薬カレンダーにより
整理した場合に算定できる点数。(処方医の了承と、結果の報告が必要)
⑥服用薬剤調整支援料1,2
薬局における減薬の取り組みを評価するために設けられた加算。
多剤併用問題を解決するために、患者様の意向やアドヒアランス・副作用の可能性の検討を行った
上で処方医に提案を行う事が算定要件。減薬に至った症例に関しては支援料1を、提案に留まった
場合は支援料2を算定。それ以外にも以下の様な違いがございます。
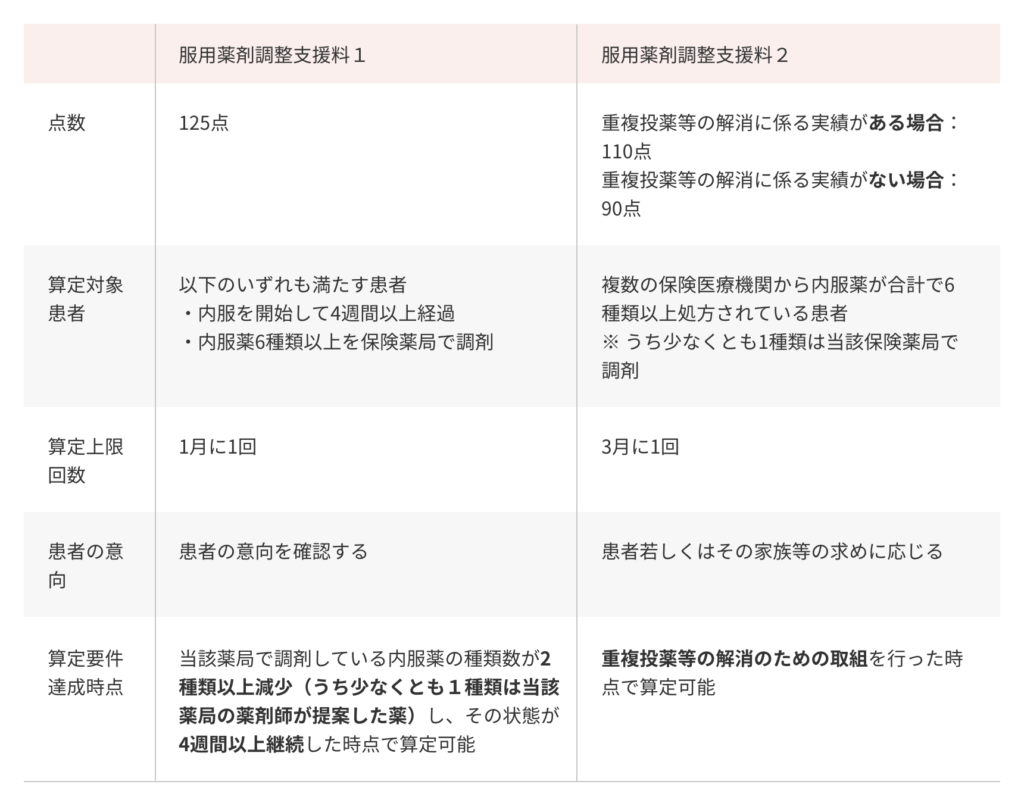
kakari調剤報酬辞典 服用薬剤調整支援料1、2
支援料1では、内服薬の種類が2種類以上減少(うち1種類は当該薬局の薬剤師が提案した薬)で
その状態が4週間以上継続する必要あり。月1回算定可能。
支援料2では、取り組みを行った時点で算定可能。3月に1回算定可能。
⑦単一建物診療患者が1人の在宅薬剤管理の実績
いわゆる在宅医療を行った時に算定できる点数になります。
単一建物診療患者とは、同じ建物の中で在宅訪問を実施している患者様が1人の場合を指します。
(例えば同じマンションや団地内で、在宅を行っている人がその方1人の場合)
原則月に4回まで算定可能。以下の場合は週2回、月8回まで算定可能
・末期の悪性腫瘍の患者
・注射による麻薬の投与が必要な患者様(2024年から新設)
・中心静脈栄養法の対象患者様

患者様が要介護認定を受けている場合には、介護保険(居宅療養管理指導)を優先して算定。
診療報酬と介護報酬の違いについては、以下の通りとなります。
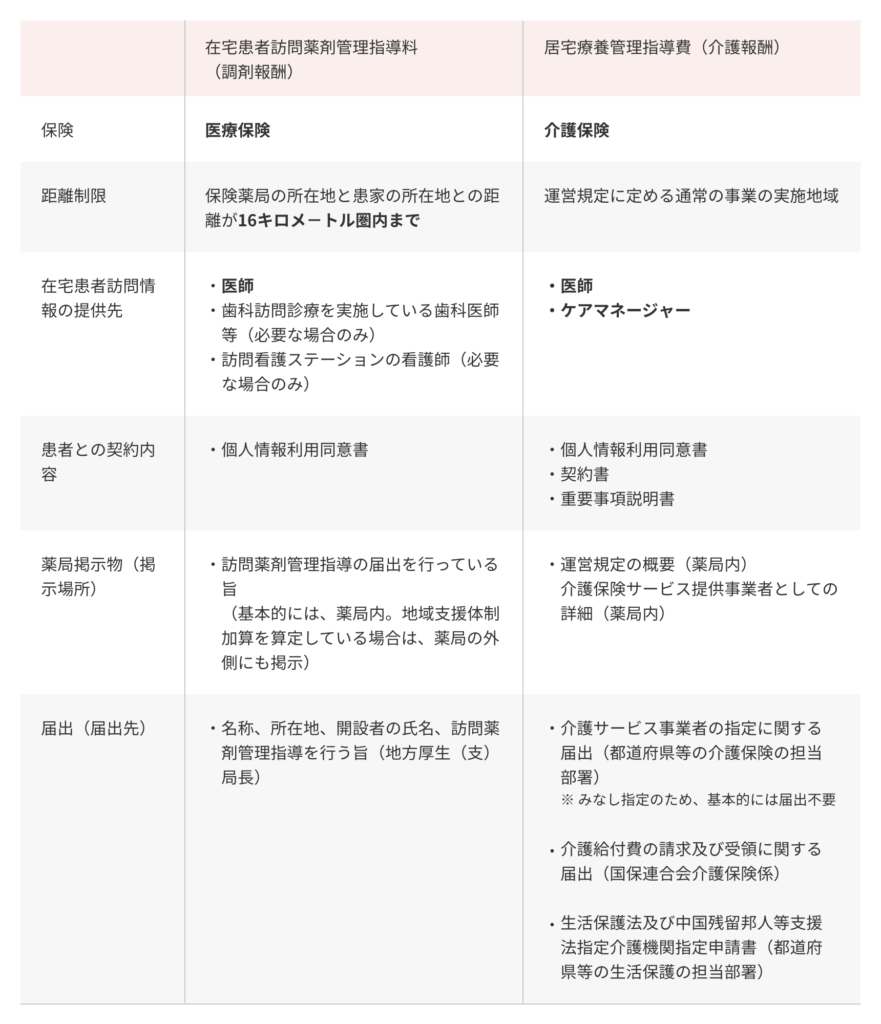
kakari調剤報酬辞典 在宅薬剤管理指導
主な違いとしては
・在宅では患者宅まで16キロ圏内でしか適用されないこと
・介護報酬の場合は、医師並びにケアマネージャーさんにも報告が必要
上記の様な違いが挙げられます。
調剤報酬(在宅)が650点、介護報酬(居宅)が518単位(1単位=10円)となります。
⑧服薬情報等提供料
いわゆるトレーシングレポートによる医療機関への情報提供を行った際の評価項目として
算定される点数。薬剤師の必要性の判断のもと、算定可能。
患者様へフォローアップを行い、情報提供を行う事で医師の処方設計・患者様の服薬の継続
または中止の判断の参考とする。

提供料1、2、3については以下の通りに基準が分かれています。
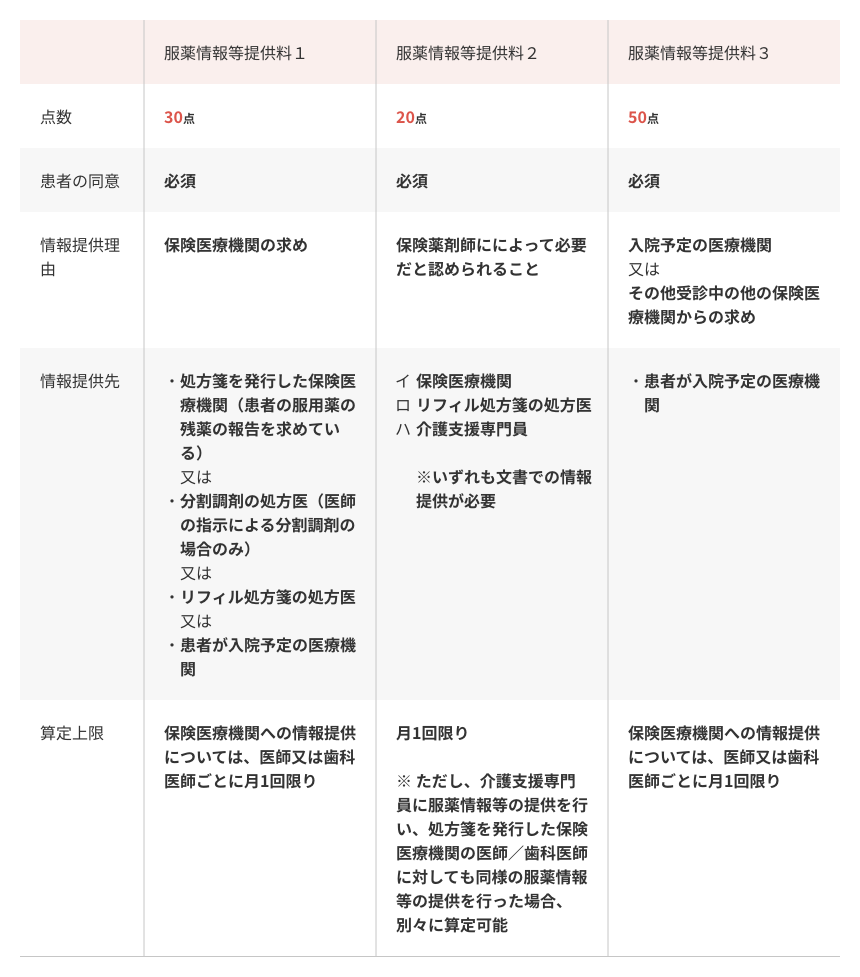
違いとしては大きく以下の点になります。
・2のみ、医療機関の求めではなく薬剤師が必要性を判断して行う。
介護支援専門員と処方箋発行医師と両方に情報提供した場合別々に算定可能。
・3は入院予定の医療機関への情報提供が必須
・1に関しては、残薬の報告・残薬調整の報告・Dr指示により分割調剤を行った場合に情報提供しても
算定可能。
⑨小児特定加算
こちらは医療的ケア児の調剤・服薬管理・他職種との連携してのケアに対して評価するための加算。
医療的ケア児とは「日常生活・社会生活を送るのに恒常的に医療ケアが不可欠な児童」を指します。
具体的には、NICU(新生児特定集中治療室)等に長期入院した後、引き続き 人工呼吸器や胃ろう等を使用し、たんの吸引や経管栄養などの医療的ケアが日常的に必要な児童のことを指します。
(出典:令和4年度診療報酬改定 Ⅲ-4-6 小児医療、周産期医療、救急医療の充実-⑧ 厚生労働省)

小児特定加算の算定内容は、以下の様に分けれます。
・外来対応の場合:服薬管理指導料小児特定加算(350点)
・在宅対応の場合:在宅患者訪問薬剤管理指導料小児特定加算(450点)
⑩他職種連携会議参加実績
いわゆる地域ケア会議(ケアマネージャー、PT、ST、自治体職員等が参加)に参加。
年に1回でOK。目的としては地域包括ケアシステムの構築。
※地域包括ケアシステムは、団塊世代が75歳以上を迎える2025年を目処に要介護状態になっても
住み慣れた地域で自分らしく過ごせる様にするシステム。
以上が地域支援体制加算取得に必要な、加算の内容と点数・必要算定回数の解説になります。
こちらを参考に、薬剤師の先生方の局内における地域支援体制加算取得のお役に立てれば幸いです🙇♂️
ご一読ありがとうございました🤗







コメント